總算,在許多家長殷殷期盼下,健保署在2024年2月1日放寬給付杜避炎可用於6歲以上異膚患者,這對於許多中重度異膚孩童家長來說,是一大福音,尤其異位性皮膚炎在兒童和青少年的盛行率比成人還高,可以造福更多患者。然而,也並不是每個患者都一定需要使用,很多患者在接受外用藥物和口服藥物後,也有顯著改善,因此,還是需要醫師整體評估後,才決定是否需用生物製劑治療。另外,單單使用生物製劑或小分子標靶藥物就能藥到病除嗎?皮膚的保養其實才是最重要的課題。至於申請條件如何?
慢性 中重度 傳統治療無效
- 適用年紀:擴大給付至≧6歲以上孩童、青少年和成人。
- 慢性且中重度:病灶持續6個月以上,且體表面積需達30%以上(後文詳述)。
- 傳統治療無效:患者經外用藥膏、口服免疫調節劑和光照治療後,仍為中重度病情(後文詳述)。
何謂中重度?(醫師評估)
1. 病灶面積需達30%以上,病灶所指的是皮膚紅腫濕疹所佔的面積,至於乾燥脫屑則不列入其中。(此由醫師評估)
2. 濕疹面積嚴重度指數( Eczema area severity index, EASI)需達16分以上,此指數是由病灶面積和病灶嚴重度(紅、腫、抓痕和苔癬化)所計算出來。(此由醫師評估)
3. 整體嚴重度評估( Investigator global assessment, IGA)需為3或4分。(此由醫師評估)
一旦符合以上三項指數,就為中重度患者。
患者在治療前和經由6個月(孩童為3個月後)治療後皆為中重度患者,就符合申請標準。
12歲以上青少年和成人傳統治療(口服免疫調節藥物和光照治療)定義
傳統治療:分為照光治療和口服免疫調節藥物,需要兩者皆使用過。
照光治療:主要是nbUVB(短波紫外線B光),一週需照光2次以上,且連續治療12週不間斷。
何謂光照治療?可參考下文:
異膚患者 光照治療有效嗎?
口服免疫調節劑有 環孢黴素(Cyclosporin)、黃色藥片(Methotrexate, MTX)和 Azathiopurine,這3種藥物必須使用過2種,每種都需連續使用12週,此外,不可以同時合併使用2種藥物。
照光治療和口服藥物的效果及可能的副作用可以參考下文:
成人中重度異位性皮膚炎 如何治療?(請點此)
患者必須接受光照治療12週,同時也服用過2種口服藥物(12+12週),共計24週(光照治療可和口服藥物合併使用)。
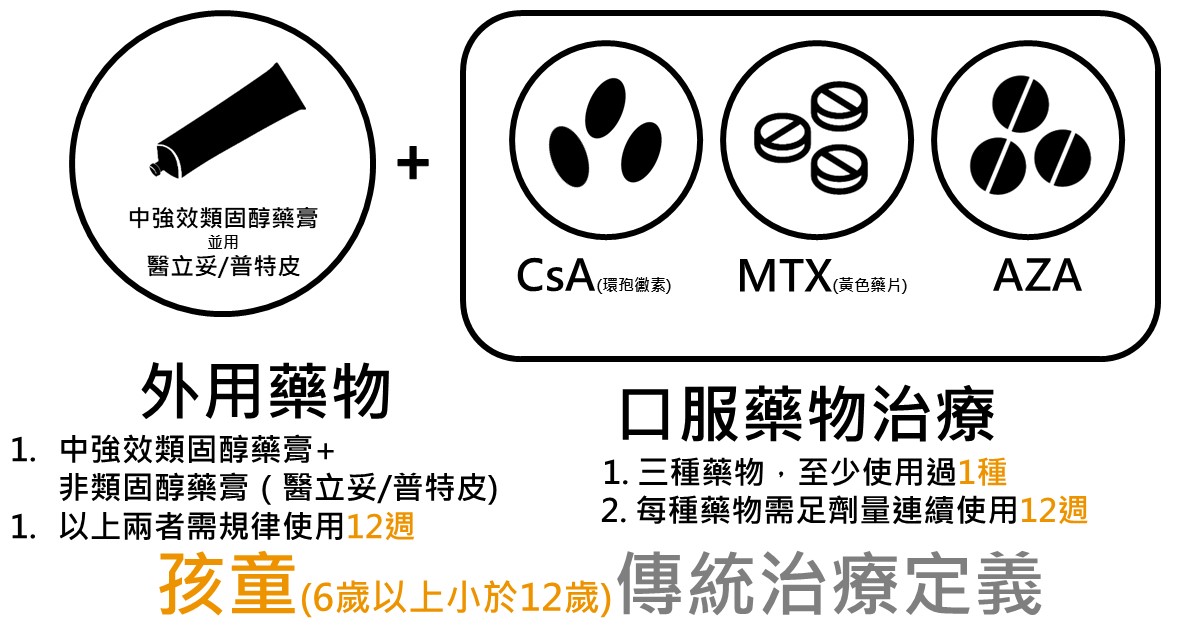
6歲以上未滿12孩童傳統治療(外用藥膏和口服藥物)定義
外用藥膏:需使用中強效類固醇藥膏同時並用局部鈣調磷酸酶抑制劑藥膏(醫立妥或普特皮),且連續規律使用12週不間斷。
口服免疫調節劑:環孢黴素(Cyclosporin)、黃色藥片(Methotrexate, MTX)和 Azathiopurine,這3種藥物必須使用過1種,連續使用12週。
患者可同時使用外用藥膏和口服免疫調節劑,也因此,治療12週若未達療效即符合條件。(青少年和成人需治療24週)
治療無效定義
何謂治療無效:青少年和成人患者需經由照光治療和口服藥物共計24週的治療後(6歲以上未滿12歲孩童則是需經由12週治療),嚴重度仍為中重度者,醫師就能提出申請,一旦通過,就可以使用杜避炎(Dupilumab)或其他口服小分子標靶藥物。
健保署一次核准使用6個月,在第6個月時再申請續用,如果進步有達到50%(EASI50 improvement),就可以再持續使用,如果未達50%,則會停止治療。
患者在使用滿1年後,如果濕疹嚴重指數≦16 (EASI16),則也會暫緩使用,但如果停用後疾病再復發(50%復發或者是EASI≧16),可重新申請使用。
不同年紀 臺灣核准或健保給付藥物有所差異
目前,臺灣食藥署對於不同的藥物可使用的族群有所限制,以目前2024年02月01日來看(未來會隨國外下修年齡而有所調整)。
6歲以上未滿12歲的異膚孩童,目前仍只核准杜避炎,同時若符合上述慢性、中重度和傳統治療無效的條件,健保會給付使用。
12歲以上青少年和成人,臺灣食藥署核准可使用杜避炎、銳虎、喜檳果和愛滅炎(愛滅炎只核准用於18歲以上成人)。
12歲以上青少年和成人,若符合上述慢性、中重度和傳統治療無效的條件,健保會給付使用杜避炎、銳虎和喜檳果,三者可供患者選擇。
生物製劑和口服小分標靶藥物 就能藥到病除?
現在,有越來越多新且強而有力的藥物核准使用,甚至健保也有所給付,但筆者在日常門診和病患或者家屬的對話中,常常會發現一個迷思,病人常問:
賴醫師,我是不是可以使用新的藥物?
賴醫師,其他醫師建議我打新的藥物,你覺得有需要嗎?
我常常會反問病人,尤其是第一次前來就診的病人:
你,瞭解你的疾病嗎?
你,知道如何做好皮膚保養嗎?有在使用乳霜嗎?哪一種乳霜?用什麼沐浴?
結果發現,很多患者對於自身保養或疾病本身根本並不是很瞭解,就一味追求新的藥物,認為只要有新的藥物就能解決一切問題。
藥物絕對不是一切,有需要使用的狀況時,就會好好跟患者討論,現有的藥物治療下,是不是皮膚狀況仍不穩定?最近發作的次數、部位?皮膚保養目前施行的如何?
如果還是起起伏伏,那就來考慮使用新的藥物,同時若符合健保申請條件,就協助申請。
即便患者已經正在使用生物製劑或小分子藥物,皮膚保養還是不能少,如此才會有加成的效果。
筆者門診中有些患者在經由生物製劑治療後,即使已經停藥半年甚至一年,都能維持穩定不復發,這才是我們要一同追求的目標。
慢性疾病,尤其是皮膚慢性疾病,絕對不求一時快、速效,甚至也不是只給予短期用藥,然後斷然停藥,這絕對會迎來疾病的反撲。
長期的治療,維持疾病的穩定,同時修復皮膚的完整性,才是解決之道。
要先CARE(關心疾病本身),才能CURE(治癒皮膚)。